La protesi di spalla ha come obiettivo quello di ripristinare la congruenza articolare e migliorarne la stabilità principalmente statica. Anatomicamente sappiamo che l’articolazione gleno-omerale è un’articolazione piccola, molto mobile e gestita da due stabilizzatori principali: gli statici e dinamici.
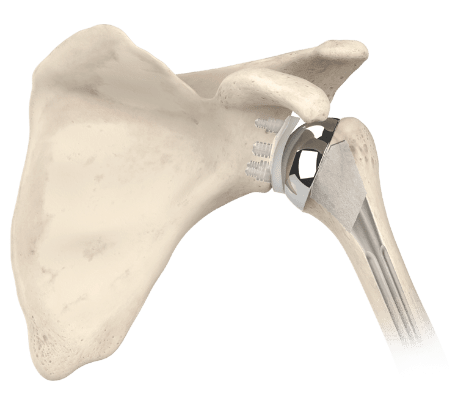
Qual ora gli stabilizzatori statici, come la superficie articolare, i legamenti gleno-omerali o la capsula fossero usurati, spesso in presenza di osteoartrosi (OA) o artrite reumatoide (RA) si ricorre ad un intervento di sostituzione prettamente articolare, al fine di ripristinare la congruenza dei capi articolari: la protesi anatomica di spalla (TSA).
Nel caso a mancare fossero gli stabilizzatori dinamici, come i muscoli della cuffia dei rotatori, spesso causate da un trauma acuto non trattato o l’età senile, una “inversione” delle superfici articolari favorisce una stabilità alternativa, dove il muscolo deltoide funziona non solo da motore del movimento ma anche da stabilizzatore. In questi casi quindi si preferisce effettuare un intervento di protesi inversa di spalla (RTSA).
La maggior parte dei protocolli in uso seguono linee guida impostate da Hughes and Neer (1974), Brems (1994) e Boardman e coll. (2001), ma sono perlopiù basati solo su pazienti anziani con una protesi inversa totale di spalla (RTSA) e non rispettano ormai gli standard chirurgici moderni. (1)
Questa fase dura dalle 0 alle 3 settimane. L’obiettivo durante questo periodo include minimizzare il dolore e l’edema specialmente nei muscoli peri-scapolari e cervicali, mantenendo pulita e protetta la ferita ed evitando lesioni o stiffness articolari. Il paziente sarà educato riguardo l’uso del tutore, su quale posizione ottenere durante la notte e sulle modifiche dell’attività di vita quotidiana (ADLs).
Questa fase è focalizzata sul recupero del range articolare passivo (PROM), cercando di massimizzare la protezione della riparazione del sottoscapolare. Bisogna evitare fermamente l’intra-rotazione (IR) attiva e un stretching aggressivo dell’extra-rotazione (ER).
Una volta che il tessuto cicatriziale è riparato, si può iniziare a rompere le aderenze mio-fasciali e rilassare la tensione muscolare. È consigliabile anche iniziare una stabilizzazione isometrica con il gomito flesso a 90°. E’ fondamentale mantenere la mobilità attiva del gomito e del polso.
Questa fase varia tra le 3 e le 6 settimane. Il paziente continua con la fase uno per il recupero del PROM, inserendo anche il movimento scapolare (ie. Scaption) e la flessione dell’omero. Con il braccio abdotto a 45° si può effettuare l’IR fino a 70° e l’ER dai 30 ai 60°. L’obiettivo è di raggiungere a 12 settimane un completo range articolare attivo (AROM) e passivo su tutti i piani, in assenza di dolore e con controllo motorio del cingolo scapolo-toracico. I giovani solitamente riescono a progredire molto più velocemente in questa fase di rinforzo isometrico grazie alla capacità pre-operatoria di maximal voluntary isometric contraction (MVIC).
Questa fase varia tra le 6 e le 12 settimane. I pazienti devono continuare a migliorare il PROM su tutti i piani del movimento, compresa l’IR e ER tra i 70° e i 90° di flessione di omero, continuare ad aumentare l’AROM con l’obiettivo di raggiungere più di 140° di flessione attiva. In questa fase, il rinforzo con gli elastici può essere inserito per l’IR e l’ER che può essere effettuata, sdraiati su un fianco, anche con un peso leggero. Si possono inserire anche degli esercizi a catena cinetica chiusa come per esempio prone-on-elbows, wall push-ups and planks e rhytmic stabilization con due palloni appoggiati al muro.
A 12 settimane post-chirurgia, il paziente dovrà avere un pieno AROM e PROM senza dolore, con abbastanza forza per le attività di vita quotidiana, come prendere un piatto dalla credenza, stare seduto al computer e vestirsi.
Questa fase varia dalle 12 alle 16+ settimane. Ci si focalizza sul rinforzo e sull’allenamento della resistenza.
L’obiettivo principale è assicurare che la cuffia dei rotatori (RC) lavori su tutti gli angoli di movimento e la scapola mantenga una posizione adeguata durante esercizi avanzati e con pesi alti. Il rinforzo della RC e dei muscoli axio-scapolari è fondamentale per ottimizzare la longevità della protesi. Si potranno iniziare ad effettuare esercizi overhead includendo almeno 10 ripetizioni senza riportare fatica o dolore.
Poiché il ritorno allo sport è impostato tra i 4 e i 6 mesi, il fisioterapista dovrà iniziare a costruire questo livello di attività al terzo mese post-chirurgia. E’ importante educare il paziente all’esercizio fisico a casa. Prima di permettere il ritorno allo sport, l’intera catena cinetica deve essere valutata per forza, stabilità e mobilità al fine di massimizzare la performance e ridurre il rischio di re-injury.
post-chirurgico della artroprotesi anatomica di spalla, stratificata per i pazienti giovani e attivi?
Clicca QuiIl programma riabilitativo deve essere a priori ben designato ed rispettare la progressione di carico, questo sarà è vitale per un outcome ottimale.
Bisogna proteggere la riparazione del sottoscapolare.
Questo protocollo tiene conto della giovane età dei pazienti, per cui le tempistiche sono ridotte rispetto ad protocollo per adulti (50+).
È importante incorporare subito un full-body training al fine di sviluppare la catena cinetica capace di sopportare i carichi di lavoro.
References
Brameier, D. T., Hirscht, A., Kowalsky, M. S., & Sethi, P. M. (2018). Rehabilitation Strategies After Shoulder Arthroplasty in Young and Active Patients. Clinics in sports medicine, 37(4), 569–583. https://doi.org/10.1016/j.csm.2018.05.007
Scritto da

Fisioterapista sportivo